سرطان پستان
| سرطان پستان | |
|---|---|
 | |
| تصویر ماموگرافی از پستان طبیعی (چپ) و یک پستان دچار سرطان (راست) | |
| تخصص | سرطانشناسی |
| نشانهها | تودهای در پستان، تغییر شکل پستان، فرورفتگی پوست، تراوش مایع از نوک پستان، تورفتگی نوظهور نوک پستان، پوست قرمز و خشک (پوستهپوسته) پستان[۱] |
| عوامل خطر | جنس مؤنث، چاقی، عدم فعالیت بدنی، الکل، درمان جایگزینی هورمون حین یائسگی، پرتوهای یونیزان، سن پائین وقوع نخستین عادت ماهیانه، دیر بچه بهدنیا آوردن یا بهدنیا نیاوردن بچه، سابقهٔ قبلی سرطان پستان، سابقهٔ خانوادگی سرطان پستان، سندرم کلاینفلتر[۱][۲][۳] |
| روش تشخیص | بافتبرداری[۱] ماموگرافی |
| درمان | جراحی، پرتودرمانی، شیمیدرمانی، هورموندرمانی، درمان هدفمند[۱] |
| پیشآگهی | میزان بقاءِ پنج ساله: تقریباً ۸۵٪ (آمریکا، بریتانیا)[۴][۵] |
| فراوانی | ۲٫۱ میلیون در سال ۲۰۱۸[۶] |
| مرگها | ۶۲۷٬۰۰۰ (۲۰۱۸)[۶] |
| طبقهبندی و منابع بیرونی | |
| پیشنت پلاس | سرطان پستان |
سرطان پستان (به انگلیسی: Breast cancer) به نوعی سرطان گفته میشود که از بافت پستان آغاز میشود.[۷] نشانههای این سرطان شامل توده در پستان، تغییر در شکل ظاهری، فرورفتگیهای کوچک پوستی، خروج مایع از نوک پستان، نوک فرورفتهٔ پستان یا پوست قرمز و خشک (پوستهپوسته) پستان باشد.[۱] در بیماران دچار متاستاز، دردهای استخوانی، تورم و بزرگی گرههای لنفاوی، تنگی نفس یا زردی (یرقان) هم ممکن است دیده شود.[۸][۹]
عوامل خطرساز جهت ابتلا به سرطان پستان شامل جنسیت مؤنث، چاقی، عدم فعالیت بدنی، الکلیسم، درمان جایگزینی هورمون پس از یائسگی، پرتوهای یونیزان، منارک زودهنگام (آغاز قاعدگی) در سنهای پائینتر، دیر بچهدار شدن یا عدم بارداری، سابقهٔ قبلی سرطان پستان و سابقهٔ خانوادگی سرطان پستان است.[۱][۲] در حدود ۵–۱۰٪ موارد زمینهٔ ژنتیکی و از والدین به ارث میرسد[۱] که میتوان به جهشهای ژنی BRCA1 و BRCA2 اشاره کرد.[۱] منشأ بیشتر سرطانهای پستان از سلولهای دیوارهٔ مجاری شیر و لوبولهای شیرساز است.[۱] به آن سرطانهایی که از مجاری شیری نشأت میگیرند «کارسینوم درجای مجاری پستان» و به آنهایی که از کیسههای کوچک شیرساز نشأت میگیرند، «کارسینوم لوبولار» میگویند.[۱][۹] در حدود ۱۸ زیرگروه از سرطان پستان وجود دارد.[۲] برخی از آنها نظیر «کارسینوم درجای مجاری» از رشد و تکامل ضایعات پیشسرطانی ناشی میشوند.[۲] تشخیص سرطان پستان از طریق انجام بیوپسی از بافت مشکوک امکانپذیر است.[۱] وقتی تشخیص قطعی شد، آزمایشهای دیگری انجام میشوند تا معلوم شود آیا سلولهای سرطانی به بیرون از پستان نیز گسترش یافتهاند یا خیر. و همچنین کدام روش درمانی مؤثرتر خواهد بود.[۹][۱۰]
دربارهٔ مزایای غربالگری سرطان پستان در برابر مضرات آن بحث و تردیدهایی وجود دارد. مطابق یک بررسی در سال ۲۰۱۳ توسط بنیاد همیاری کاکرین، معلوم نیست که مضرات ماموگرافی بیشتر از مزایای آن در تعداد فراوانی از زنانی باشد که ماموگرافیشان مثبت است اما سرطان پستان ندارند.[۱۱] کارگروه خدمات پیشگیرانه در ایالات متحده در یک بررسی در سال ۲۰۰۹ دریافت که در گروه سنی ۴۰ تا ۷۰ سال، مزایای آن بیشتر است[۱۲] و بههمین دلیل، توصیه نمود که زنان از سن ۵۰ تا ۷۴ سالگی، هر دو سال ماموگرافی شوند.[۱۳] در کسانی که احتمال زیادی دارند به سرطان پستان مبتلا شوند، از دو داروی تاموکسیفن[۹] و رالوکسیفن جهت پیشگیری استفاده میشود.[۲] جراحی دوطرفهٔ پستان و برداشتن آنها یکی دیگر از راههای پیشگیری در موارد پُرخطر است.[۲] در مبتلایان به سرطان پستان از درمانهایی چون جراحی، پرتودرمانی، شیمیدرمانی، هورموندرمانی و درمان هدفمند استفاده میشود.[۱] انواع جراحی نیز مختلف است و شامل ماستکتومی، جراحیهای حفظ پستان یا برداشتن کامل آن میشود.[۱۴][۱۵] جراحیهای ترمیمی و بازسازی پستان نیز در همان هنگام یا در زمانی دیگر صورت میپذیرد.[۱۵] در افرادی که سرطان به سایر قسمتهای بدن گسترش یافتهاست، درمانها معطوف به بهبود کیفیت زندگی و راحتی فرد انجام میگیرند.[۱۵][۹]
عواقب سرطان پستان بر حسب نوع سرطان، مرحلهٔ بالینی آن و سن فرد متغیر است.[۱۵] نرخ بقا ۵ ساله در بریتانیا و ایالات متحده آمریکا بین ۸۰ تا ۹۰٪ است.[۱۶][۴][۵] در کشورهای در حال توسعه نرخ بقا پائینتر است.[۲] در سطح جهانی، سرطان پستان شایعترین سرطان زنان است و ۲۵٪ همه موارد را شامل میشود[۹][۱۷] در سال ۲۰۱۸ میلادی، ۲ میلیون بیمار جدید و ۶۲۷٬۰۰۰ مورد مرگ ناشی از آن گزارش شد.[۶] این سرطان در کشورهای توسعهیافته شایعتر است[۲] و میزان شیوع آن در زنان، ۱۰۰ برابر مردان است.[۹][۱۶][۱۸]
بر پایهٔ اظهار متخصصان در ایران، سالانه هشت هزار نفر به سرطان پستان مبتلا میشوند و شیوع ابتلا به سرطان پستان در بین زنان ایرانی حدود ۳۰ تا ۳۵ مورد در ۱۰۰ هزار نفر است.[۱۹]
پیشینه[ویرایش]
این بخش نیازمند گسترش است. میتوانید با افزودن به آن کمک کنید. |

علائم و نشانهها[ویرایش]
این بخش نیازمند گسترش است. میتوانید با افزودن به آن کمک کنید. |
تودههای پستان[ویرایش]
تودههای پستانی در مراحل اولیه قابل تشخیص نیستند اما بزرگتر شدن تودهها با لمس قابل بررسی هستند.
درد پستان[ویرایش]
ترشحات نوک پستان[ویرایش]
تغییرات موضعی پوست پستان[ویرایش]
تغییر یکطرفه اندازه و شکل پستان[ویرایش]
ترشحات نوک پستان حتماً باید بررسی شوند. فرورفتگی نوک پستان اگر جدیداً رخ دادهاست ممکن است نشانهٔ سرطان پستان باشد. تغییرات پوست به رنگ قرمز یا سیاهپوست سینه و پوست پرتقالی شدن پستان از نشانههای احتمالی سرطان هستند که باید بررسی شوند.
عوامل[ویرایش]
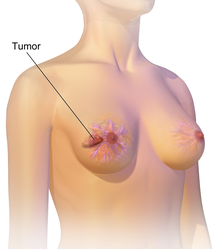
عوامل خطر ابتلاء به سرطان پستان عبارتاند از چاقی، عدم تمرین فیزیکی، نوشیدن نوشیدنیهای الکلی، درمان جایگزینی هورمون در طول یائسگی، پرتوهای یونیزان، اولین قاعدگی در سنین پایین، و دیر بچهدار شدن یا بچهدار نشدن.[۱][۲] دلیل حدود ۵ تا ۱۰٪ از موارد ابتلاء به این بیماری ژنهایی هستند که از والدین فرد به ارث رسیدهاند، از جمله BRCA1 و BRCA2. معمولاً سرطان پستان در سلولهای دیوارهٔ مجاری شیر و لوبولها که تأمینکنندهٔ شیر مجاری هستند، ایجاد میشود. به سرطانهایی که از این مجاری شروع میشوند، کارسینوم پستان گفته میشود، در حالیکه سرطانهای ایجادشده از لوبولها با نام سرطان لوبولار شناخته شدهاند.[۱] به علاوه، بیش از ۱۸ زیر-نوع سرطان پستان دیگر وجود دارد.برخی از سرطانها از ضایعات پیش-تهاجمی از قبیل کارسینوم مجرایی درجا ایجاد میشوند.[۲] تشخیص سرطان پستان با انجام یک بافتبرداری از تودهٔ مربوط تأیید میشود.پس از تشخیص سرطان، آزمایشهای بیشتری انجام میشوند تا مشخص شود که آیا سرطان به قسمتهای دیگر بدن نیز سرایت کردهاست یا خیر و چه درمانهایی ممکن است نسبت به بیماری واکنش نشان دهند.[۱]
عوامل اجتنابناپذیر[ویرایش]
- سن
- جنسیت
- سطح آندروژن خون
- سطح استروژن خون: سطح بالای استروژن در خون زنان قبل از یائسگی[۲۰]
- سابقهٔ فامیلی: سابقهٔ سرطان پستان در فامیل (تغییرات ارثی در ژنهای BRCA1 و BRCA2 (نام اختصاری برای سرطان پستان ۱ و سرطان پستان ۲) در بسیاری از مبتلایان به سرطانهای پستان و تخمدان وجود داشتهاست)[۲۱]
- تراکم استخوان
- تراکم بافت پستان:
- افزایش مواجههٔ زنان با هورمون استروژن که در شرایط زیر رخ میدهد:
- سطح بالای فاکتور رشد شبهانسولینی در خون زنان پیش از یائسگی (Insulinlike growth factor)
- سابقهٔ قبلی ابتلاء به سرطان پستان یا برخی موارد غیرطبیعی دیگر در بافت پستان
ژنتیک[ویرایش]
این بخش نیازمند گسترش است. میتوانید با افزودن به آن کمک کنید. |
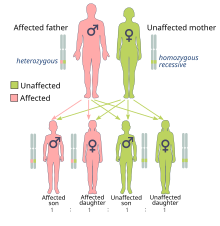

زنانی که ژن جهشیافتهٔ BRCA1 و BRCA2 دارند، ۳ تا ۷ برابر بیشتر از زنانی که فاقد این ژنها هستند دچار سرطان پستان میشوند.
شرایط پزشکی[ویرایش]
عوامل قابل پیشگیری[ویرایش]
سبک زندگی[ویرایش]
این بخش نیازمند گسترش است. میتوانید با افزودن به آن کمک کنید. |
- سن اولین بارداری و دفعات بارداری
- شروع پریود
- مصرف الکل
- قرصهای ضدبارداری
- هورمون درمانی یائسگی
- چاقی: اضافه وزن و چاقی خصوصاً بعد از یائسگی
- نوع تغذیه: مصرف شیرینی علاوه بر احتمال ابتلا به چاقی، دیابت، بیماریهای متابولسیم و بیماریهای قلبی، با سرطان پستان و متاستاز تومور مرتبط است و احتمال بروز این عارضه را افزایش میدهد.[۲۲]
- زندگی بیتحرک و فعالیت بدنی کم
- به نظر متخصصان، فاصله گرفتن از باروری و محدودکردن فرزندآوری در کنار عامل تغذیه موجب بالاتر رفتن آمار ابتلا به سرطان پستان میشود.[۲۳]
عوامل تحت بررسی[ویرایش]
- غذاهای کباب شده
- مصرف آنتیبیوتیک
- سایز سینه
- استعمال پاربنها
- بطری آب معدنی
- هیچ رابطهٔ علمی بین استفاده از هر گونه سینهبند با بروز سرطان پستان پیدا نشدهاست.[۲۴][۲۵]
تشخیص[ویرایش]

نمونهبرداری[ویرایش]
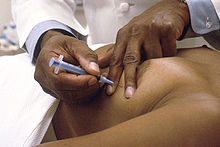
نمونهبرداری، روشی برای جدا نمودن نمونهٔ کوچکی از بافت پستان برای تستهای آزمایشگاهی است. با استفاده از این آزمایش، پزشک تشخیص میدهد که توده یا بیماری موجود در سینه، سرطانی است یا خیر. نمونهبرداری از پستان، نمونهای از بافت پستان را ارائه میدهد که پزشک با استفاده از آن و یافتههای آزمایشهای سونوگرافی و ماموگرافی، ناهنجاریهای پستان را تشخیص میدهد. گزارش آزمایشگاه از بیوپسی پستان میتواند در تعیین نیاز به جراحی یا درمان دیگری کمک کند.
درجهبندی[ویرایش]
درجهبندی بر اساس شکل سلولهای تومور در زیر میکروسکوپ انجام میشود. این کار توسط پاتولوژیست صورت میگیرد. بعد از اینکه تشخیص نوع سرطان در نمونه قطعی شد، پاتولوژیست به مشاهدهٔ بیشتر جزئیات میپردازد و توده را به اصطلاح گریدبندی (درجهبندی) میکند. البته در برخی مواقع پزشک فوق تخصص خون و انکولوژی، جهت سرعت بخشیدن به درمان، خودش هم بررسیهایی را انجام میدهد. مطالعه زیر میکروسکوپ بافت سرطانی، سرعت تکثیر و میزان شباهت سلولها به سلولهای طبیعی را مشخص میکند. هرچه سلولهای سرطانی به سلولهای طبیعی شبیهتر باشند، سرعت تکثیر کمتری دارند و شانس موفقیت درمان، بیشتر است. از نظر درجهبندی سلولهای سرطانی به سه گروه تقسیمبندی میشوند:[۲۶]
- درجه ۱ (Well Diffrentiated): سلولهای تودهٔ سرطانی تفاوت اندکی با سلولهای طبیعی دارند و رشدشان آهستهتر است.
- درجه ۲ (Intermediate/Moderate grade): سلولهای توده شبیه سلولهای طبیعی نیستند و رشدشان کمی بیشتر از سلولهای طبیعی است، گاهی از اصطلاح Moderatery diffrentiated هم برای این گروه از تودهها استفاده میشود.
- درجه ۳ (Poorly Diffrentiated): سلولهای توده بسیار متفاوت از سلولهای طبیعی هستند و سرعت تکثیر بالایی دارند.
میزان رشد سلولی[ویرایش]
ممکن است در گزارش پاتولوژی، میزان رشد سلولی گزارش شود، که در واقع بخشی از سلولهای توده است که رشد کرده، تکثیر میشوند و در نهایت سلولهای سرطان جدید میسازند. این مقدار به درصد نشان داده میشود و اصطلاحاً Rate of cell growth نامیده میشود. هرچه میزان رشد سلولی بالاتر باشد، توده مهاجمتر است.
تقسیمبندی TNM[ویرایش]
یکی از ابزارهایی که پزشکان برای توصیف مراحل سرطان استفاده میکنند سیستم TNM است. این سیستم با استفاده از سه معیار، مرحلهٔ سرطان را مشخص میکند:
- اندازهٔ خود تومور
- حضور سرطان در گرههای لنفاوی اطراف تومور
- گسترش تومور به سایر نقاط بدن
نتایج بهدست آمده با استفاده از این سه معیار، مرحلهٔ سرطان هر فرد را تعیین میکند. پنج مرحله وجود دارد:
- مرحلهٔ صفر که کارسینومای داکتال غیرتهاجمی در محل (DCIS) است.
- مرحلهٔ یک تا چهار، سرطان پستان تهاجمی را در بر میگیرد.
مرحلهبندی، یک روش مشترک برای توصیف سرطان است تا پزشکان بتوانند بهترین طرح درمانی را به کمک یکدیگر مشخص کنند. TNM مخفف تومور (T)، گره (N)، متاستاز (M) است. پزشکان برای تعیین مرحلهٔ سرطان به این سه عامل توجه میکنند:
- چقدر تومور اولیه بزرگ است و در کجا قرار گرفتهاست؟ (تومور ،T)
- آیا تومور به گرههای لنفاوی گسترش یافتهاست؟ (گره، N)
- آیا سرطان به سایر نقاط بدن متاستاز دادهاست؟ (متاستاز، M)
|
|
| ||||||||||||||||||||||||||||||||||||||||||||
مرحلهبندی[ویرایش]
مرحلهبندی روشی است که سرطان را بر اساس محل درگیر یا محل انتشار و اثر سرطان بر عملکرد سایر ارگانهای بدن توصیف میکند. پزشکان با استفاده از تستهای تشخیصی، مرحله سرطان را تعیین میکنند؛ بنابراین مرحله بندی با انجام همه تستها، تکمیل میگردد. دانستن مرحله سرطان، پزشکان را در انتخاب بهترین نوع درمان و همچنین پیشبینی پیش آگهیهای بیمار کمک میکند. مراحل برای انواع مختلف سرطان متفاوت است.
مرحله سرطان پستان با ترکیب پارامترهای N , T و M تعیین میشود.
| مراحل سرطان پستان[۲۷] | |||
|---|---|---|---|
| مراحل | تصویر | ارزیابی TNM | توضیحات |
| ۰ | 
|
Tis, N0, M0 | این بیماری محدود به مجاری و لوبهای بافت پستان است و هنوز به بافت اطراف گسترش نیافتهاست. به آن سرطان غیر تهاجمی نیز میگویند. |

|
Tis, N0, M0 | ||
| 1A | 
|
T1, N0, M0 | اندازه تومور ۲ سانتیمتر یا کمتر است و به خارج سینه منتشر نشدهاست.[۲۸] |
| 1B | 
|
T0 ou T1, N1mic, M0 | مقدار کمی از سلولهای سرطان سینه در غدد لنفاوی نزدیک سینه دیده شده یا هیچ تودهای در سینه دیده نشده یا توده کوچکتر از ۲ سانتیمتر است.[۲۸] |
| 2A | 
|
T0, N1, M0 | شواهدی از تومور در پستان وجود ندارد، اما سرطان به گرههای لنفاوی زیر باریک گسترش یافتهاست.[۲۸] |
| T1, N1, M0 | اندازه تومور کمتر از ۲ سانتیمتر و سلولهای سرطانی در ۱ تا ۳ عدد از غدد لنفاوی نزدیک سینه دیده شدهاست.[۲۸] | ||

|
T2, N0, M0 | تومور بزرگتر از ۲ سانتیمتر و کوچکتر از ۵ سانتیمتر بدون شواهدی دال بر انتشار در غدد لنفاوی[۲۸] | |
| 2B | 
|
T2, N1, M0 | تومور بزرگتر از ۲۰ میلیمتر، کوچکتر از ۵۰ میلیمتر است و به یک تا سه غدد لنفاوی زیر بغل گسترش یافتهاست. |

|
T3, N0, M0 | تومور بزرگتر از ۵۰ میلیمتر است اما هنوز به غدد لنفاوی زیر بغل گسترش نیافتهاست. | |
| 3A | 
|
T0, T1, T2 ou T3, N2, M0 | هیچ توموری در سینه دیده نمیشود اما با هر اندازهای ممکن است در ۴ تا ۹ عدد از غدد لنفاوی زیر بغل یا نزدیک سینه دیده شود.[۲۸] |

|
T3, N1, M0 | تومور بزرگتر از ۵ سانتیمتر و با یک خوشه از سلولهای سرطانی در غدد لنفاوی یا تومور بزرگتر از ۵ سانتیمتر که به بیش از ۳ عدد از غدد لنفاوی زیر بغل یا نزدیک سینه منتشر شدهاست.[۲۸] | |
| 3B | 
|
T4; N0, N1 ou N2; M0 | تومور به پوست ناحیه سینه یا قفسه سینه منتشر شدهاست، که در صورت انتشار به پوست موجب زخم یا تورم شدهاست. همچنین ممکن است به بیش از ۹ عدد از غدد لنفاوی زیر بغل یا نزدیک زیر بغل منتشر شده باشد. سرطانهایی که به پوست منتشر شدهاند ممکن است تبدیل به سرطان التهابی پستان (Infalmmatory Breast cancer) شوند.[۲۸] |
| 3C | 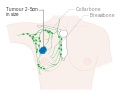
|
qualquer T, N3, M0 | اندازه تومور ممکن است به هر اندازهای باشد اما تومور به پوست منتشر شده و موجب تورم و التهاب شدهاست و همچنین: به بیش از ۱۰ عدد از غدد لنفاوی منتشر شدهاست. یا به غدد لنفاوی بالا یا پائین ترقوه منتشر شدهاست. یا به غدد لنفاوی زیر بغل یا نزدیک سینه منتشر شدهاست. از این مرحله به بعد سرطانها حتماً نیاز به جراحی دارند و به سرطانهای سینه نیازمند جراحی معروف هستند.[۲۸] |
| ۴ (متاستاتیک) | 
|
qualquer T, qualquer N, M1 | تومور ممکن است به هر اندازهای باشد. غدد لنفاوی ممکن است دارای سلول سرطانی باشند. سرطان به سایر اندامهای بدن مانند استخوان، ریه، کبد یا مغز منتشر شدهاست.[۲۸] |
پیشگیری[ویرایش]
این بخش نیازمند گسترش است. میتوانید با افزودن به آن کمک کنید. |

سبک زندگی[ویرایش]
زنان میتوانند خطر ابتلا به سرطان پستان را با حفظ وزن، نوشیدن الکل کمتر، فعال شدن جسمی و شیر دادن فرزندان خود کاهش دهند.[۲۹] این تغییرات از ۳۸٪ سرطان پستان در ایالات متحده، ۴۲٪ در بریتانیا، ۲۸٪ در برزیل و ۲۰٪ در چین جلوگیری کرد.[۲۹] فواید تمرینات بدنی مانند پیادهروی سریع در تمام گروههای سنی از جمله زنان یائسه دیده میشود.[۲۹][۳۰] سطح بالای فعالیت بدنی خطر ابتلا به سرطان پستان را در حدود ۱۴ درصد کاهش میدهد.[۳۱] استراتژیهایی که فعالیت بدنی منظم را افزایش میدهند و چاقی را کاهش میدهند نیز میتوانند از مزایای دیگری مانند کاهش خطر بیماریهای قلبی عروقی و دیابت برخوردار باشند.[۳۲] مصرف بالای میوههای مرکبات با کاهش ۱۰ درصدی در معرض خطر سرطان پستان همراه است.[۳۳]
بهنظر میرسد اسید چرب امگا ۳[۳۴] و مصرف زیاد سویا در مواد غذایی نیز خطر ابتلا را کاهش میدهند.[۳۵]
جراحی پیشگیرانه[ویرایش]
- ماستکتومی پیشگیرانه: نوعی پستانبرداری اختیاری بوده که خطر ابتلا به سرطان پستان را کاهش میدهد.
داروهای پیشگیری[ویرایش]
بر اساس نتایج یک تحقیق، داروهای ارزانقیمتی که معمولاً برای تقویت استخوان مصرف میشوند میتوانند مرگ و میر ناشی از سرطان پستان را کاهش دهند. بیس فسفوناتها عمدتاً برای جلوگیری از تحلیل استخوان در افراد مبتلا به پوکی استخوان استفاده میشوند. این داروها از تغذیه هر سلول سرطانی که در استخوان گسترش مییابد، جلوگیری میکنند و به این ترتیب رشد سلولهای سرطانی را متوقف میسازند.[۳۶]
- تراستوزومب: یکی از داروهای مورد استفاده در درمان سرطان پستان است.
- آسپیرین و داروهای ضد التهاب: مصرف روزانه آسپرین و سایر ضدالتهابهای غیرکورتونی، خطر سرطان پستان را کاهش میدهند.
بارداری و شیردهی[ویرایش]
شیوع سرطان پستان در زنانی که بچه دار میشوند کمتر است، و این کاهش باتعداد بچهها رابطه مستقیم دارد. تحقیقات زیادی در این زمینه انجام شدهاست، به نظر میرسد بارداری و شیردهی از طریق مکانیسمهای مختلفی مانع از بروز سرطان پستان میشوند. نقش پیشگیرانه شیردهی سالهاست مورد توجه محققان است. هر چه سن شروع شیر دهی، تعداد دفعات و مدت زمان آن بیشتر باشد، احتمال ابتلا کمتر است. در دوران شیردهی بافت پستان دچار تغییراتی میشود و سلولهای تخصص یافتهای در آن شکل میگیرد، که این سلولها در از بین بردن سلولهای سرطانی نقش بسزایی دارند.
تغذیه[ویرایش]
چربیهای اشباع شده نقش بسزایی در افزایش خطر بروز سرطان پستان بازی میکنند اما این عامل ممکن است در ادغام با برخی عوامل دیگر موجب افزایش خطر سرطان شود.
- لبنیات: لبنیات از نظر کلسیم غنی هستند ممکن است این کاهش خطر با کلسیم رابطه داشته باشد.
- فیبر: سبزیجات و غلات کامل (مانند آرد سبوس دار و همه انواع نان و به ویژه گندم کامل) از نظر فیبر غنی هستند. مصرف روزانه ۲۵ گرم فیبر در زنان یاسه، به میزان زیادی از بروز سرطان پستان پیشگیری میکند. خوردن نان سبوس دار موجب کاهش استروژن خون در زنان غیر یاسه میشود، که این مسئله ممکن است موجب کاهش خطر سرطان پستان در این گروه از زنان شود.
- میوه: مصرف میوه زیاد خطر سرطان پستان را میکاهد؛ که ممکن است به دلیل فیبر و آنتیاکسیدان بالای میوهها باشد. آنتیاکسیدانها موادی هستند که از ایجاد واکنشهای اکسیداسیونی جلوگیری میکنند. واکنشهای اکسیداسیونی با آزاد کردن اکسیژن فعال موجب تخریب ژنها و افزایش احتمال سرطان میشوند. برخی از آنتیاکسیدانها عبارتند از ویتامین A، C، E و سلنیوم.
- سویا: سویا دارای نوعی از فیتواستروژنها به نام ایزوفلاونوئیدها میباشد. سایر انواع فیتواستروژنها در فیبرها و غلات کامل، میوهها، سبزیجات و دانههای بزرک وجود دارند. شیر هم میتواند حاوی فیتوراستروژنها باشد، مشروط به اینکه گاو از چنین غذاهایی تغذیه شود. مصرف سویا در جنوب شرقی آسیا متداولتر است. نتایج تحقیقات نشان میدهد بافت پستان زنان این منطقه از سفتی کمتری بر خوردار است، بافت پستان هر چه نرمتر باشد خطر سرطان پستان کمتر است.
- کاروتنوئید: کاروتنوئیدها ترکیبات رنگی هستند که در برخی از گیاهان وجود دارند. منابع گیاهی غنی از کاروتنوئید عبارتند از هویج، سیب زمینی شیرین، اسفناج، کلم قرمز، سبزیجات سبز، گوجه فرنگی، انبه هندی و فلفلهای رنگی. مطالعات نشان میدهد که این مواد غذایی در کاهش خطر سرطان پستان نقش مهمی دارند.
غربالگری[ویرایش]
توازن مزایا در مقابل مضرات غربالگری سرطان پستان بحثبرانگیز است. بنیاد همیاری کوکران در سال ۲۰۱۳ اعلام کرد که مشخص نیست آیا غربالگری ماموگرافی مزایای بیشتری دارد یا مضرات بیشتری.[۱۱] یک مرور برای گروه ضربت خدمات پیشگیری آمریکا در سال ۲۰۰۹ شواهدی را دربارهٔ مزایا در افراد ۴۰ تا ۷۰ ساله یافت،[۳۷] و سازمان توصیه میکند زنان ۵۰ تا ۷۴ ساله هر دو سال یکبار غربالگری را انجام دهند.[۳۸] از روشهای بیوپسی نیز از بافت پستان نمونه برداری کرده و با روشهای پردازش تصویر وجود یا عدم وجود سرطان را تشخیص میدهند.
برای پیشگیری از ابتلاء به سرطان پستان در افرادی که احتمال ابتلاء در آنها بالا است، ممکن است از داروهای تاموکسیفن یا رالوکسیفن استفاده شود.[۳۹] برداشتن هر دو پستان از طریق جراحی یک اقدام پیشگیرانه مفید در برخی از زنان پرخطر است.[۳۹]
معاینهٔ بالینی پزشکی[ویرایش]
خودآزمایی پستان[ویرایش]

۱–۳: با دستان افتاده کنار بدن، بالا پشت سر و در بغلها، بررسی بدن برای علائم ظاهری را آغاز کنید.
۴: مرحله چهارم لمسکردن پستان با کف انگشتان میباشد.
۵: در این مرحله باید نوک پستان همانند مرحله چهارم لمس و بررسی شود.
۶: مرحله ششم مرحله لمسکردن پستان در حالت خوابیدهاست.
خودآزمایی پستان (به اختصار BSE) یکی از انواع روشهای شناسایی اولیهٔ سرطان پستان است. این روش فقط با خود زن سروکار دارد که باید هر قسمت از پستان را که برآمده، شکستگی یا تورم دارد بررسی کند.
BSE سابق به عنوان یکی از اصلیترین روشهای پیدا کردن سرطان در مراحل اولیه قابل علاج شناخته میشد، اما نتایج یکی از پژوهشهای RCT بیانگر این مطلب بود که این روش در پیشگیری از مرگها بر اثر سرطان پستان تأثیرگذار نیست و در واقع باعث ضرر از طریق بینیاز بودن به بیوپسی و جراحی میشود.
ماموگرافی[ویرایش]
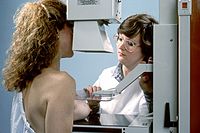
پستاننگاری یا ماموگرافی گونهای روش پرتونگاری است که در علوم تصویربرداری پزشکی، به خصوص تشخیص سرطان پستان در زنان کاربرد فراوان دارد.[۴۰] ماموگرافی در تشخیص سرطان پستان نقش محوری دارد. ماموگرافی یک عکس رادیوگرافی ساده از پستان و ابزاری برای کشف زودرس سرطانهای غیرقابل لمس پستان است. ماموگرافی میتواند سرطان پستان را ده سال قبل از آن که قابل لمس شود، شناسایی کند. همه زنان پنجاه ساله و بیشتر باید هر دو سال یکبار ماموگرافی انجام دهند. زنانی که افراد درجه یک آنها (یعنی مادر یا خواهرشان) مبتلا به سرطان باشند باید از ۳۵ سالگی ماموگرافی سالانه انجام دهند. ماموگرافی نمیتواند و نباید جایگزین معاینه توسط پزشک متخصص جراحی عمومی شود.
امآرآی پستان[ویرایش]
امآرآی پستان، بهترین و ایمنترین روش غربالگری سرطان پستان محسوب میشود. این روش، نسبت به ماموگرافی به دلیل عدم استفاده از اشعه یونیزان، ارجحیت بنیادی دارد. تشخیص به موقع در سرطان پستان، نقش حیاتی دارد، و شانس ابتلاء در زنهایی که سابقه فامیلی سرطان پستان دارند بالاست؛ بنابراین، همه زنهایی که شانس ابتلای بالایی دارند، باید تحت غربالگری پستان با MRI قرار بگیرند.
سونوگرافی[ویرایش]
در این روش بهوسیلهٔ انجام دادن سونوگرافی میتوان به وجود بافت یا تودهٔ مخرب سرطانی پی برد.
مدیریت[ویرایش]
برای افرادی که ابتلاء به سرطان در آنها تشخیص داده شدهاست، میتوان از تعدادی از درمانها استفاده کرد؛ از قبیل جراحی، پرتودرمانی، شیمیدرمانی و درمان هدفمند.[۱] انواع جراحی عبارتاند از عمل جراحی حفظ پستان یا ماستکتومی.[۱۴][۱۵] ممکن است در عمل جراحی یا در یک تاریخ دیگر عمل بازسازی پستان انجام شود. در افرادی که سرطان در سایر قسمتهای بدن آنها گسترش یافتهاست، درمانها عمدتاً به منظور بهبود کیفیت زندگی و راحتی فرد انجام میگیرند.[۱۵] پزشکان متخصصان اعتقاد دارند افزایش سن بارداری و عدم شیردهی دو عامل مهم در بروز سرطان پستان است، از همین رو بارداری و شیردهی احتمال بروز این سرطان را کاهش میدهد.[۴۱]
درمان[ویرایش]
سرطان پستان هرچه زودتر تشخیص داده شود، درمان راحتتری خواهد داشت. معمولاً برای درمان، ابتدا عمل جراحی انجام خواهد گرفت که بسته به اندازهٔ تومور، قسمتی یا کل این بافت برداشته خواهد شد. بعد از آن در صورت نیاز، شیمیدرمانی انجام خواهد شد و در صورت لزوم پرتودرمانی یا برق گذاشتن انجام میشود که بسته به نوع و اندازهٔ تومور و تشخیص پزشک متفاوت خواهد بود.[۴۲]
روشهای درمان سرطان پستان بسیار گوناگون بوده و هر روز در حال تغییر و پیشرفت است و ممکن است به این لیست روشهای جدیدی در آینده اضافه شود. درمانهای سرطان به دو گروه بزرگ درمانهای جراحی و غیر جراحی تقسیم میشوند.
عمل جراحی[ویرایش]


- ماستکتومی یا پستانبرداری اصطلاح پزشکی شامل عمل جراحی جهت برداشتن یک یا هر دو پستان بهطور کامل بوده و معمولاً جهت درمان سرطان پستان انجام میگیرد.[۴۳] میزان برداشت بافت پستانی در عمل ماستکتومی، بستگی به گسترش تومور و درگیری بافتهای اطراف دارد. گاهی افزوده بر برداشت توده سرطانی و بافت پستانی، گرههای لنفاوی زیر بغل و عضلات سینهای نیز برداشته میشود.[۴۴]
- لامپکتومی: یک عمل جراحی رایج میباشد که در آن سرطان یا دیگر بافت غیرطبیعی از پستان حذف میشود.[۴۵][۴۶] به لامپکتومی عمل جراحی حفظ پستان نیز گفته میشود زیرا بر خلاف ماستکتومی تنها بخشی از پستان برداشته میشود.[۴۷] بافت مورد برش در این عمل جراحی معمولاً محدود است و تهاجم به بافت اطراف در طول جراحی وجود ندارد و روشی نسبتاً غیرتهاجمی میباشد.
- کوادرانتکتومی
محدودهٔ برش جراحی[ویرایش]
در تودههای جامد جراح حین جراحی سعی میکند همهٔ تومور و بخشی از بافت طبیعی اطرافش (Margin) را خارج نماید. البته همیشه این کار امکانپذیر نیست. محدودهٔ برش جراحی میتواند یکی از سه وضعیت زیر را داشته باشد:
- margin of resectionNegative: هیچ سلولی سرطانی در لبهها دیده نمیشود. چنین حالتی نیاز به جراحی مجدد ندارد.
- Positive: سلولهای سرطانی در لبههای بافت برداشتهشده، مشاهده میشود. چنین حالتی ممکن است نیاز به جراحی مجدد یا سایر درمانهای متداول داشته باشد.
- Close: سلولهای سرطانی در نزدیکی لبه دیده میشود. این حالت هم ممکن است نیاز به جراحی مجدد داشته باشد
درمان دارویی[ویرایش]
در این روش از داروهایی که سلولهای سرطانی را با تأثیر بر یکی از مراحل چرخه رشد و تکثیر آنها از بین میبرد. این داروها بر سلولهای با سرعت رشد زیاد مانند سلولهای سرطانی تأثیر میگذارد. شیمی درمانی پس از جراحی برای جلوگیری از پیشروی سلولهای سرطانی و انتشار آنها به دیگر بخشهای بدن استفاده میشود. گاهی از شیمی درمانی پیش از جراحی برای بیماران با تومورهای پستانی بزرگتر استفاده میشود تا اندازه آن کاهش یابد. این داروها میتوانند باعث عوارض جانبی شوند، چراکه بر سلولهای خود بدن با سرعت تکثیر زیاد اثر میگذارند. این عوارض جانبی به داروی درحال مصرف بستگی دارند و شامل مثالهایی چون ریزش مو، تهوع و استفراغ و خستگی میشود.[۴۸]
- پادتنهای تکتیره
- پادتنهای تکتیره (monoclonal antibody) با رویکرد ایمنیدرمانی و با هدف گرفتن یک عامل خاص پروتئینی از دستگاه ایمنی خود فرد برای ازبین بردن سلولهای سرطانی استفاده میکند. این داروها با واکنش دادن در برابر آنتیژنهای مشخصی بر سطح سلولهای سرطانی پاسخ ایمنی بیمار به سلول سرطانی بهبود میدهند و از رشد سرطان جلوگیری میکند.[۴۹] مهمترین داروهای پادتن تک تیره مورد استفاده در درمان سرطان پستان با هدف گرفتن HER2 عمل میکنند، مانند داروهای تراستوزومب و پرتوزوماب (Pertuzumab) این داروها البته در انواع خاصی از سرطان پستان در کنار داروهای دیگر شیمی درمانی یا بهصورت ترکیب دو داروی ایمنی درمانی با همدیگر استفاده میشوند که میزان بیان HER2 بر سطح سلولها بیشتر است. دسته دیگری از داروها با عملکرد مشابه و هدفمند وجود دارند که آنها هم از ظرفیت پادتنها استفاده میکنند و کونژوگه آنتیبادی و داروی شیمیایی (Antibody-drug conjugate) نامیده میشوند. این داروها از اتصال شیمیایی بین داروی شیمیدرمانی و پادتن تکتیره ساخته میشوند. داروهایی از این دسته برای سرطان پستان تأیید شدهاند مانند: تراستوزومب-امتانسین (Trastuzumab-emtansin)، تراتستوزومب-دروکستکان (Trastuzumab-deruxtecan) و تراستوزومب-هیالورونیداز (Trastuzumab-hyaluronidase).[۵۰]
- برخی دیگر از بیماران نیاز دارند تا از راههای دیگری با سلولهای سرطانی مقابله کنند زیرا عواملی مثل HER2 یا گیرنده هورمونها یا سرطان پستان سهگانه-منفی برای درمان کارایی ندارند. دسته دیگری از داروهای پادتن تکتیره از طریق تنظیم دستگاه ایمنی با تأثیر بر PD-L1 بر سطح سلولهای ایمنی T فعالشده عمل میکنند. این داروها میتوانند با جلوگیری از مهار سلولهای ایمنی توسط سلولهای سرطانی کشته شدن سلول سرطانی توسط دستگاه ایمنی را تسهیل میکنند. آتزولیزومب (Atezolizumab) برای درمان سرطان پستان پیشرفته یا متاستازشده که PD-L1 در سلولهایشان بیان شده باشد، توسط غذا و داروی آمریکا تأیید شدهاند.[۵۱]
- دارودرمانی مؤثر بر هورمون
دو دسته از داروها در این گروه یکی داروهای مسدودکننده گیرنده هورمون و دیگری داروهای مؤثر بر میزان ساخت هورمون هستند:
این نوع از درمان برای آن گروه از تومورها استفاده میشود که به هورمونها حساس هستند یعنی سلولهای این تومورها گیرندهٔ هورمونهای استروژن (ER positive) و پروژسترون (PR positive) را دارند که به رشد و گسترش سلولهای سرطانی کمک میکند. از هر سه سرطان پستان، دو مورد از آن دارای گیرندهٔ هورمون هستند. مانند شیمیدرمانی این داروها نیز میتواند برای کمک به عدم بازگشت سرطان پس از جراحی یا پیش از جراحی استفاده شود. داروهایی مانند تاموکسیفن (Tamoxifen) و فلووسترانت (Fluvestrant) با تأثیر بر گیرنده این هورمونها به درمان این بیماری کمک میکند. باتوجه به مکانیسم عمل این داروها احتمال دیدن عوارض جانبی مرتبط مانند گرگرفتگی و خشکی واژن (برای تاموکسیفن) و گرگرفتگی و / یا تعریق شبانه (برای لوواسترانت) ممکن است. دسته دیگری از داروهای مؤثر بر هورمونها داروهایی هستند که باعث کاهش سطح هورمون با جلوگیری از ساخت آن میشوند مانند مهارکنندههای آروماتاز که میتوانند در زنان یائسه مفید باشند. لتروزول (Letrozole) و اگزمستان (Exemestane) از داروهای این دستهاند.[۵۲]
پرتودرمانی[ویرایش]

یکی از مهمترین شاخههای فیزیک پزشکی است. پرتودرمانی به درمان بیماری با استفاده از پرتوهای نافذ مانند پرتوهای ایکس، آلفا، بتا و گاما گفته میشود که یا از دستگاه یا از داروهای حاوی مواد نشاندار شده تابیده میشوند. پرتودرمانی استفاده از پرتو یونیزان برای از بین بردن یا کوچک کردن بافتهای سرطانی است. در این روش در اثر آسیب دیانای، سلولهای ناحیهٔ درمان (بافت هدف) تخریب و ادامهٔ رشد و تقسیم سلولهای سرطانی، غیرممکن میشود. اگرچه پرتو علاوه بر سلولهای سرطانی به سلولهای سالم نیز آسیب میرساند ولی اکثر سلولهای سالم بهبودی خود را دوباره بهدست میآورند. هدف از پرتودرمانی از بین بردن حداکثر سلولهای سرطانی با حداقل آسیب به بافتهای سالم است. کاربرد اصلی پرتودرمانی در معالجه یا کاهش سرعت تکثیر سلولها و گسترش سرطان است.[۵۳]
پرتودرمانی پس از عمل جراحی به ناحیه تخت تومور و گرههای لنفاوی داده میشود تا سلولهای توموری میکروسکوپی را که ممکن است از جراحی فرار کنند را از بین ببرد. ممکن است اثر مثبتی بر میکرومحیطزیست تومور داشته باشد.[۵۴][۵۵] پرتودرمانی میتواند به صورت پرتودرمانی خارجی یا به عنوان براکیتراپی (رادیوتراپی داخلی) صورت گیرد. بهطور معمول رادیوتراپی پس از عمل برای سرطان پستان انجام میگیرد. رادیوتراپی میتواند خطر ابتلا به بازگشت دوباره را تا ۵۰–۶۶٪ کاهش دهد.[۵۶]
همهگیرشناسی[ویرایش]


| no data <2 2–4 4–6 6–8 8–10 10–12 | 12–14 14–16 16–18 18–20 20–22 >22 |
نتایج سرطان پستان بسته به نوع سرطان، مرحله و میزان پیشروی سرطان و سن فرد متغیر است.[۱۵] نرخ بقا در کشورهای توسعهیافته بالاتر است،[۱۶] به گونهای که ۸۰٪ و ۹۰٪ از افراد در انگلستان و آمریکا حداقل ۵ سال زنده هستند.[۵۸][۵۹] نرخ بقا در کشورهای در حال توسعه پایینتر است.[۲] در سراسر دنیا، سرطان پستان مهمترین نوع سرطان تهاجمی در زنان است و ۲۵٪ از تمام موارد سرطان را به خود اختصاص میدهد.[۶۰][۲][۱۶][۶۰][۶۱] این سرطان از هر هفت زن در سراسر جهان، ۱ نفر را مبتلا میکند (۱۴ درصد).[۶۲]
در سال ۲۰۰۸، سرطان پستان باعث مرگ ۴۵۸٬۵۰۳ نفر در سراسر جهان شد (۱۳٫۷ درصد از مرگهای ناشی از سرطان در زنان و ۶ درصد از کل مرگهای ناشی از سرطان برای مردان و زنان با هم).[۶۳] سرطان ریه، دومین علت شایع مرگ ناشی از سرطان در زنان است.[۶۳]
به گفتهٔ متخصصان در ایران سالانه هشت هزار نفر به سرطان پستان مبتلا میشوند و شیوع ابتلا به سرطان پستان در بین زنان ایرانی حدود ۳۰ تا ۳۵ مورد در ۱۰۰ هزار نفر است.[۱۹]
جامعه و فرهنگ[ویرایش]
روبان صورتی[ویرایش]

روبان صورتی یک باریکه پارچهای صورتی رنگ، یا شکلی نمادین از روبانی صورتی است که نماد بینالمللی آگاهیبخش دربارهٔ سرطان پستان است.
در تقویم[ویرایش]
در تقویم جهانی اکتبر، ماه جهانی آگاهیبخشی در مورد سرطان پستان نام گرفتهاست.
بارداری[ویرایش]
سرطان پستان هنگامی که در زمان حاملگی یا در اولین سال بعد از زایمان اتفاق بیافتد، با عنوان «سرطان پستان طی حاملگی» شناخته میشود. سرطان پستان و سرطان گردن رحم، شایعترین سرطانهایی هستند که طی حاملگی دیده میشوند که در مجموع حدود ۵۰ درصد تمام سرطانهای حین حاملگی را شامل میشوند. احتمال بروز سرطان پستان در دوران حاملگی بسیار کم است؛ ولی از این نظر اهمیت دارد که معاینه پستان برای تشخیص زودرس در بارداری و شیردهی مشکل میشود.
بهعلت تغییرات هورمونی بدن و به دنبال آن تغییرات پستان در زمان بارداری (مثل بزرگ شدن پستان)، هرگونه علائم یا تغییرات مربوط به سرطان، ممکن است جلب توجه نکند و دیرتر کشف شود و به این ترتیب، تشخیص بیماری به تعویق بیافتد.[۶۴] برخی از روشهای تصویربرداری تشخیصی مانند امآرآی، سیتی اسکن، سونوگرافی و ماموگرافی با استفاده از «محافظ جنینی» در دوران بارداری ایمن تلقی میشوند اما برخی دیگر مانند پِت اسکن ایمن نیستند.[۶۵]
درمان سرطان پستان در زنان باردار بهطور کلی مانند زنان غیرباردار است.[۶۶] اما بهطور معمول در دوران بارداری از پرتودهی اجتناب میشود، در برخی موارد، اگر سرطان در اواخر بارداری تشخیص داده شود، برخی یا همهٔ درمانها به بعد از زایمان، موکول میشوند. در این موارد، زایمان زودرس برای تسریع در شروع درمان غیرمعمول نیست. جراحی بهطور کلی در دوران بارداری بیخطر تلقی میشود، اما برخی درمانهای دیگر، بهویژه داروهای شیمیدرمانی خاص که در سهماههٔ نخست بارداری تجویز میشوند، خطر نقص مادرزادی و از دست دادن جنین (سقط جنین خودبهخودی و مردهزایی) را افزایش میدهند.[۶۷] سقط جنین عمدی لازم نیست و احتمال زنده ماندن یا بهبودی مادر را افزایش نمیدهد.[۶۸]
پژوهشها[ویرایش]
کارشناسان اعلام کردند 'پالبوسیکلیب یک داروی خوراکی جدید در درمان سرطان پستان است که ظرفیت مقابله با سایر انواع سرطان را نیز دارد. این دارو با جلوگیری از فعالیت آنزیمهای CDK4 و CDK6، تقسیم سریع سلولهای سرطانی را هدف قرار میدهد. این دارو نخستین بازدارنده در برابر فعالیت دو آنزیم یاد شدهاست که عملکرد آن برای درمان سرطان پستان تأیید شدهاست.[۶۹]
نگارخانه[ویرایش]
-
ام آر آی سرطان سینه را نشان میدهد
-
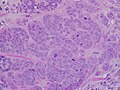
کارسینوم مجرای مهاجم درجه بالا، با حداقل تشکیل توبول، مشخص شده پلئومورفیسم، و برجسته میتوز، میدان ۴۰ برابر.
-
میکروگراف یک غده لنفاوی را نشان میدهد که توسط کارسینوم سینه مجرای تهاجم یافتهاست، با گسترش تومور فراتر از گره لنفاوی.
-
بیان نوروپیلین-۲ در بافت نرمال سینه و سرطان پستان.
-
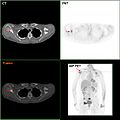
F-18 FDG PET/CT: متاستاز سرطان سینه به کتف راست
-
بیوپسی سینه با سوزن
-
الاستوگرافی بافت سرطانی سفت را در تصویربرداری اولتراسوند نشان میدهد.
-
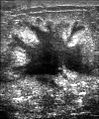
تصویر اولتراسوند توده نامنظم سرطان سینه را نشان میدهد.
-
سرطان پستان نفوذی (تهاجمی).
جستارهای وابسته[ویرایش]
- سرطان پستان سهگانه-منفی
- سرطان التهابی پستان
- پستانبرداری
- سمپوزیوم سرطان پستان سن آنتونیو
- تغییرات فیبروسیستی پستان
- سرطانزایی
- شیمیدرمانی
منابع[ویرایش]
- ↑ ۱٫۰۰ ۱٫۰۱ ۱٫۰۲ ۱٫۰۳ ۱٫۰۴ ۱٫۰۵ ۱٫۰۶ ۱٫۰۷ ۱٫۰۸ ۱٫۰۹ ۱٫۱۰ ۱٫۱۱ ۱٫۱۲ ۱٫۱۳ ۱٫۱۴ ۱٫۱۵ "Breast Cancer Treatment (PDQ®)". NCI. 23 مه 2014. Archived from the original on 5 July 2014. Retrieved 29 June 2014.
- ↑ ۲٫۰۰ ۲٫۰۱ ۲٫۰۲ ۲٫۰۳ ۲٫۰۴ ۲٫۰۵ ۲٫۰۶ ۲٫۰۷ ۲٫۰۸ ۲٫۰۹ ۲٫۱۰ ۲٫۱۱ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.2. ISBN 978-92-832-0429-9.
- ↑ "Klinefelter Syndrome". Eunice Kennedy Shriver National Institute of Child Health and Human Development. 24 May 2007. Archived from the original on 27 November 2012.
- ↑ ۴٫۰ ۴٫۱ "SEER Stat Fact Sheets: Breast Cancer". NCI. Archived from the original on 3 July 2014. Retrieved 18 June 2014.
- ↑ ۵٫۰ ۵٫۱ "Cancer Survival in England: Patients Diagnosed 2007–2011 and Followed up to 2012" (PDF). Office for National Statistics. 29 اکتبر 2013. Archived (PDF) from the original on 29 November 2014. Retrieved 29 June 2014.
- ↑ ۶٫۰ ۶٫۱ ۶٫۲ Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A (November 2018). "Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries". Ca. 68 (6): 394–424. doi:10.3322/caac.21492. PMID 30207593. S2CID 52188256.
- ↑ "Breast Cancer". NCI. ژانویه 1980. Archived from the original on 25 June 2014. Retrieved 29 June 2014.
- ↑ Saunders, Christobel; Jassal, Sunil (2009). Breast cancer (1. ed.). Oxford: Oxford University Press. p. Chapter 13. ISBN 978-0-19-955869-8. Archived from the original on 25 October 2015.
- ↑ ۹٫۰ ۹٫۱ ۹٫۲ ۹٫۳ ۹٫۴ ۹٫۵ ۹٫۶ "Integration of meta-analysis and supervised machine learning for pattern recognition in breast cancer using epigenetic data". Informatics in Medicine Unlocked (به انگلیسی). 24: 100629. 2021-01-01. doi:10.1016/j.imu.2021.100629. ISSN 2352-9148.
- ↑ "Breast Cancer Treatment (PDQ®)". NCI. 23 مه 2014. Archived from the original on 5 July 2014. Retrieved 29 June 2014.
- ↑ ۱۱٫۰ ۱۱٫۱ Gøtzsche PC, Jørgensen KJ (June 2013). "Screening for breast cancer with mammography". The Cochrane Database of Systematic Reviews. 6 (6): CD001877. doi:10.1002/14651858.CD001877.pub5. PMC 6464778. PMID 23737396.
- ↑ Nelson HD, Tyne K, Naik A, Bougatsos C, Chan B, Nygren P, Humphrey L (November 2009). "Screening for Breast Cancer: Systematic Evidence Review Update for the US Preventive Services Task Force [Internet]". U.S. Preventive Services Task Force Evidence Syntheses. Rockville, MD: Agency for Healthcare Research and Quality. PMID 20722173. Report No. : 10-05142-EF-1.
- ↑ Siu AL (February 2016). "Screening for Breast Cancer: U.S. Preventive Services Task Force Recommendation Statement". Annals of Internal Medicine. 164 (4): 279–96. doi:10.7326/M15-2886. PMID 26757170.
- ↑ ۱۴٫۰ ۱۴٫۱ "Five Things Physicians and Patients Should Question". Choosing Wisely: an initiative of the ABIM Foundation. American College of Surgeons. سپتامبر 2013. Archived from the original on 27 October 2013. Retrieved 2 January 2013.
- ↑ ۱۵٫۰ ۱۵٫۱ ۱۵٫۲ ۱۵٫۳ ۱۵٫۴ ۱۵٫۵ ۱۵٫۶ "Breast Cancer Treatment (PDQ®)". NCI. 26 ژوئن 2014. Archived from the original on 5 July 2014. Retrieved 29 June 2014.
- ↑ ۱۶٫۰ ۱۶٫۱ ۱۶٫۲ ۱۶٫۳ "World Cancer Report" (PDF). International Agency for Research on Cancer. 2008. Archived from the original (PDF) on 20 July 2011. Retrieved 26 February 2011.
- ↑ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 1.1. ISBN 978-92-832-0429-9.
- ↑ "Male Breast Cancer Treatment". National Cancer Institute. 2014. Archived from the original on 4 July 2014. Retrieved 29 June 2014.
- ↑ ۱۹٫۰ ۱۹٫۱ سالانه هشت هزار نفر در ایران به سرطان پستان مبتلا میشوند بایگانیشده در ۱۶ سپتامبر ۲۰۱۶ توسط Wayback Machine . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir بایگانیشده در ۲۳ ژوئیه ۲۰۱۵ توسط Wayback Machine]
- ↑ Nicholson
- ↑ «نسخه آرشیو شده». بایگانیشده از اصلی در ۲۸ مارس ۲۰۱۴. دریافتشده در ۲۶ فوریه ۲۰۱۴.
- ↑ شکر احتمال ابتلا به سرطان پستان را افزایش میدهد بایگانیشده در ۵ ژانویه ۲۰۱۶ توسط Wayback Machine . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir بایگانیشده در ۲۳ ژوئیه ۲۰۱۵ توسط Wayback Machine]
- ↑ تأثیر باروری در پیشگیری از سرطان پستان. خبرگزاری جمهوری اسلامی (ایرنا) http://www.irna.ir
- ↑ "Bras and breast cancer risk". Cancer Research UK. Archived from the original on 6 April 2012. Retrieved April 6, 2013.
- ↑ "Breast cancer". A.D.A.M. Medical Encyclopedia, U.S. National Library of Medicine. November 17, 2012. Archived from the original on 10 November 2013. Retrieved April 6, 2013.
- ↑ «درجهبندی و مرحله بندی سرطان». ایران آنکو. بایگانیشده از اصلی در ۲۶ سپتامبر ۲۰۱۷. دریافتشده در ۳ اکتبر ۲۰۱۷.
- ↑ مراحل سرطان پستان. «آزمایش خون سرطان سینه». دریافتشده در ۲۰۲۴-۰۳-۱۵.
- ↑ ۲۸٫۰۰ ۲۸٫۰۱ ۲۸٫۰۲ ۲۸٫۰۳ ۲۸٫۰۴ ۲۸٫۰۵ ۲۸٫۰۶ ۲۸٫۰۷ ۲۸٫۰۸ ۲۸٫۰۹ «مرحله بندی سرطان پستان». ایران آنکو. بایگانیشده از اصلی در ۲۹ سپتامبر ۲۰۱۷. دریافتشده در ۳ اکتبر ۲۰۱۷.
- ↑ ۲۹٫۰ ۲۹٫۱ ۲۹٫۲ «Diet, activity and cancer». WCRF International (به انگلیسی). دریافتشده در ۲۰۲۴-۰۳-۱۵.
- ↑ Eliassen AH, Hankinson SE, Rosner B, Holmes MD, Willett WC (October 2010). "Physical activity and risk of breast cancer among postmenopausal women". Arch. Intern. Med. 170 (19): 1758–64. doi:10.1001/archinternmed.2010.363. PMC 3142573. PMID 20975025.
- ↑ Kyu, Hmwe H; Bachman, Victoria F; Alexander, Lily T; Mumford, John Everett; Afshin, Ashkan; Estep, Kara; Veerman, J Lennert; Delwiche, Kristen; Iannarone, Marissa L; Moyer, Madeline L; Cercy, Kelly; Vos, Theo; Murray, Christopher J L; Forouzanfar, Mohammad H (9 August 2016). "Physical activity and risk of breast cancer, colon cancer, diabetes, ischemic heart disease, and ischemic stroke events: systematic review and dose-response meta-analysis for the Global Burden of Disease Study 2013". BMJ. 354: i3857. doi:10.1136/bmj.i3857. PMC 4979358. PMID 27510511.
- ↑ Hayes,, James; Ricahrdson, Ann; Frampton, Chris (15 November 2013). "Population attributable risks for modifiable lifestyle factors and breast cancer in New Zealand women". IMJ. 43 (11): 1198–1204. doi:10.1111/imj.12256. PMID 23910051.
{{cite journal}}: نگهداری CS1: نقطهگذاری اضافه (link) - ↑ Song, Jung-Kook; Bae, Jong-Myon (1 March 2013). "Citrus fruit intake and breast cancer risk: a quantitative systematic review". Journal of Breast Cancer. 16 (1): 72–76. doi:10.4048/jbc.2013.16.1.72. ISSN 1738-6756. PMC 3625773. PMID 23593085.
- ↑ Zheng JS, Hu XJ, Zhao YM, Yang J, Li D (2013). "Intake of fish and marine n-3 polyunsaturated fatty acids and risk of breast cancer: meta-analysis of data from 21 independent prospective cohort studies". BMJ. 346: f3706. doi:10.1136/bmj.f3706. PMID 23814120.
- ↑ Wu, AH; Yu, MC; Tseng, CC; Pike, MC (15 January 2008). "Epidemiology of soy exposures and breast cancer risk". British Journal of Cancer. 98 (1): 9–14. doi:10.1038/sj.bjc.6604145. PMC 2359677. PMID 18182974.
- ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامirna.irوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامReferenceAوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامUSPSTFScreen2009وارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ ۳۹٫۰ ۳۹٫۱ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.2. ISBN 978-92-832-0429-9.
- ↑ «ماموگرافی چیست؟ - سایت جامع علوم رادیولوژی ایران». بایگانیشده از اصلی در ۲۶ مارس ۲۰۱۶. دریافتشده در ۳ اکتبر ۲۰۱۷.
- ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامReferenceBوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ «با سرطان پستان آشنا شوید | You Can». بایگانیشده از روی نسخه اصلی در ۳ اکتبر ۲۰۱۷. دریافتشده در ۲۰۱۷-۰۷-۰۱.
- ↑ "ماستکتومی" (به انگلیسی). A service of the U.S. National Library of Medicine National Institutes of Health. 24 May 2013. Archived from the original on 5 July 2016.
- ↑ ساداتی، لیلا. گلچینی، احسان (۱۳۹۰)، «هفتم»، جامعهنگر، ص. ص۱۵۴٫، شابک ۹۷۸۶۰۰۱۰۱۱۴۰۵ پارامتر
|عنوان= یا |title=ناموجود یا خالی (کمک) - ↑ Random House Kernerman Webster's College Dictionary, © 2010 K Dictionaries Ltd. Copyright 2005, 1997, 1991 by Random House, Inc. All rights reserved.
- ↑ The American Heritage® Dictionary of the English Language, Fourth Edition copyright ©2000 by Houghton Mifflin Company. Updated in 2009. Published by Houghton Mifflin Company. All rights reserved.
- ↑ «Lumpectomy». mayo clinic. بایگانیشده از روی نسخه اصلی در ۳۰ دسامبر ۲۰۱۳. دریافتشده در ۹ شهریور ۱۳۹۲.
- ↑ «نسخه آرشیو شده». بایگانیشده از روی نسخه اصلی در ۸ مارس ۲۰۲۰. دریافتشده در ۱۵ دسامبر ۲۰۱۹.
- ↑ «How is Immunotherapy for Breast Cancer Changing the Outlook for Patients?». بایگانیشده از روی نسخه اصلی در ۳ فوریه ۲۰۲۰. دریافتشده در ۳ فوریه ۲۰۲۰.
- ↑ «Monoclonal Antibodies». بایگانیشده از روی نسخه اصلی در ۲۲ سپتامبر ۲۰۱۷. دریافتشده در ۳ فوریه ۲۰۲۰.
- ↑ «PD-1/PD-L1 Inhibitors». بایگانیشده از روی نسخه اصلی در ۲۲ سپتامبر ۲۰۱۷. دریافتشده در ۳ فوریه ۲۰۲۰.
- ↑ «نسخه آرشیو شده». بایگانیشده از روی نسخه اصلی در ۹ نوامبر ۲۰۱۹. دریافتشده در ۱۶ دسامبر ۲۰۱۹.
- ↑ The Physics of Radiation Therapy, Faiz M Khan, Lippincott Williams & Wilkins, 3 edition, 2003
- ↑ Massarut S, Baldassare G, Belleti B, Reccanello S, D'Andrea S, Ezio C, Perin T, Roncadin M, Vaidya JS (2006). "Intraoperative radiotherapy impairs breast cancer cell motility induced by surgical wound fluid". J Clin Oncol. 24 (18S): 10611. Archived from the original on 12 January 2012. Retrieved 3 October 2017.
- ↑ Belletti B, Vaidya JS, D'Andrea S, Entschladen F, Roncadin M, Lovat F, Berton S, Perin T, Candiani E, Reccanello S, Veronesi A, Canzonieri V, Trovò MG, Zaenker KS, Colombatti A, Baldassarre G, Massarut S (March 2008). "Targeted intraoperative radiotherapy impairs the stimulation of breast cancer cell proliferation and invasion caused by surgical wounding". Clin. Cancer Res. 14 (5): 1325–32. doi:10.1158/1078-0432.CCR-07-4453. PMID 18316551.
- ↑ "Radiation Therapy". Breastcancer.org. Archived from the original on 17 November 2015. Retrieved 17 November 2015.
- ↑ "WHO Disease and injury country estimates". World Health Organization. 2009. Archived from the original on 11 November 2009. Retrieved 11 November 2009.
- ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامseer.cancer.govوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ "Cancer Survival in England: Patients Diagnosed 2007–2011 and Followed up to 2012" (PDF). Office for National Statistics. 29 October 2013. Archived from the original (PDF) on 29 November 2014. Retrieved 29 June 2014.
- ↑ ۶۰٫۰ ۶۰٫۱ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 1.1. ISBN 978-92-832-0429-9.
- ↑ خطای یادکرد: خطای یادکرد:برچسب
<ref> غیرمجاز؛ متنی برای یادکردهای با نامMale Breast Cancer Treatmentوارد نشده است. (صفحهٔ راهنما را مطالعه کنید.). - ↑ Balasubramanian R, Rolph R, Morgan C, Hamed H (2019). "Genetics of breast cancer: management strategies and risk-reducing surgery". Br J Hosp Med (Lond). 80 (12): 720–725. doi:10.12968/hmed.2019.80.12.720. PMID 31822191.
- ↑ ۶۳٫۰ ۶۳٫۱ "World Cancer Report". International Agency for Research on Cancer. 2008. Archived from the original on 31 December 2011. Retrieved 26 February 2011. (cancer statistics often exclude non-melanoma skin cancers such as basal-cell carcinoma, which are common but rarely fatal)
- ↑ Yarbro CH, Wujcik D, Gobel BH, eds. (2011). Cancer nursing: principles and practice (7th ed.). Jones & Bartlett Publishers. pp. 901–905. ISBN 978-1-4496-1829-2.
- ↑ Yarbro CH, Wujcik D, Gobel BH, eds. (2011). Cancer nursing: principles and practice (7th ed.). Jones & Bartlett Publishers. pp. 901–905. ISBN 978-1-4496-1829-2.
- ↑ Yarbro CH, Wujcik D, Gobel BH, eds. (2011). Cancer nursing: principles and practice (7th ed.). Jones & Bartlett Publishers. pp. 901–905. ISBN 978-1-4496-1829-2.
- ↑ Yarbro CH, Wujcik D, Gobel BH, eds. (2011). Cancer nursing: principles and practice (7th ed.). Jones & Bartlett Publishers. pp. 901–905. ISBN 978-1-4496-1829-2.
- ↑ Yarbro CH, Wujcik D, Gobel BH, eds. (2011). Cancer nursing: principles and practice (7th ed.). Jones & Bartlett Publishers. pp. 901–905. ISBN 978-1-4496-1829-2.
- ↑ «داروی جدید سرطان پستان ظرفیت درمان سایر سرطانها را نیز دارد». بایگانیشده از روی نسخه اصلی در ۳۰ دسامبر ۲۰۱۵. دریافتشده در ۳۰ دسامبر ۲۰۱۵.
- https://web.archive.org/web/20070927091911/http://www.bcaction.org/Pages/GetInformed/Top10Myths.html
- Nicholson RI, Gee JM: Oestrogen and growth factor cross-talk and endocrine insensitivity and acquired resistance in breast cancer. Br J Cancer 2000 Feb; ۸۲(۳): ۵۰۱–۱۳
پیوند به بیرون[ویرایش]
- اطلاعات از انجمن سرطان آمریکا
- تاریخچه درمان سرطان پستان
- بررسی رابطهٔ سقط جنین و سرطان پستان
- اطلاعات از وبگاه مؤسسه ملی سرطان آمریکا
- مروری بر پیشگیری و درمان سرطان پستان
- سرطان پستان در زنان سیاهپوست
- سرطان پستان در کرلی
| منابع کتابخانهای دربارۀ سرطان پستان |